Les verrues sont de multiples excroissances cutanées qui apparaissent sur les bras, les coudes, les jambes, le visage et même dans la région génitale. Ils sont de forme ronde, dépassent de la surface de la peau et, s'ils sont endommagés mécaniquement, saignent et provoquent une gêne. Extérieurement, ces formations semblent tout à fait inoffensives, mais en réalité leur apparition indique la présence du virus du papillome humain dans le corps.
Le verdict des médecins lorsque ces types de tumeurs apparaissent est de les éliminer le plus rapidement possible. Ce n'est qu'ainsi que les conséquences désagréables pourront être évitées et le défaut esthétique existant complètement éliminé. Il existe de nombreuses méthodes pour éliminer les verrues, chacune d’elles possède certaines caractéristiques et indications. Découvrons quelles méthodes sont utilisées en dermatologie moderne et comment reconnaître la présence de verrues sur le corps.
Important!
Les informations contenues dans cet article ne peuvent pas être utilisées pour l’autodiagnostic ou l’automédication. Pour poser un diagnostic correct et prescrire un traitement, vous devez toujours consulter un médecin.
Qu'est-ce qu'une verrue?
Il s'agit d'une formation bénigne de couleur chair qui représente une prolifération localisée de l'épiderme avec des papules (nodules) ou des plaques. En termes simples, de telles formations ne diffèrent pas ou diffèrent légèrement de la couleur de la peau, mais s'élèvent au-dessus de sa surface et ont une forme ronde caractéristique.
Les complications des verrues comprennent la fissuration de la surface, la croissance des zones touchées et l'adhésion au processus d'infection. De plus, certains types de croissances sont douloureux. Mais le plus souvent, les patients ne réfléchissent pas aux conséquences possibles et demandent l'aide d'un médecin pour une seule raison : l'aspect inesthétique des excroissances et l'inconfort psychologique dû à leur apparition.
En règle générale, les verrues ne dégénèrent pas en néoplasmes malins. Cependant, extérieurement, ils peuvent être confondus avec certains types de pathologies malignes. Par conséquent, un examen médical lorsque de telles excroissances sont détectées est une mesure obligatoire pour maintenir la santé.
galerie de photos
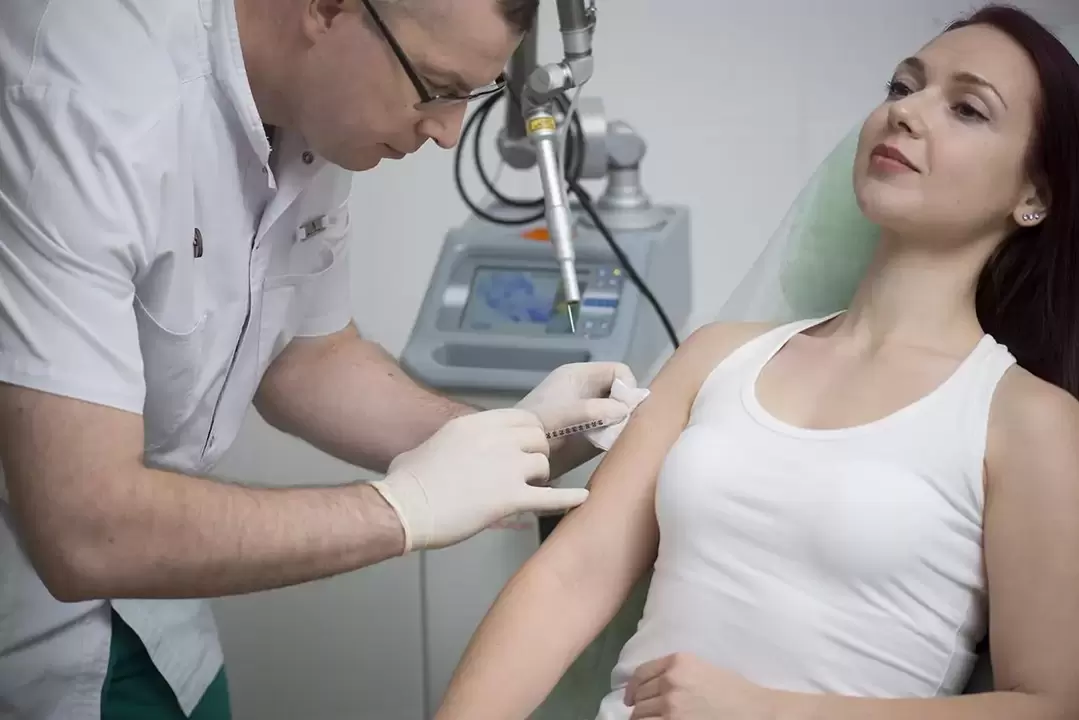
Raisons de l'apparition
La cause des verrues sur le corps est la présence du papillomavirus (HPV) dans le corps. L'un des symptômes de cette infection est constitué par des néoplasmes corporels légers, souvent multiples.
Selon les statistiques, jusqu'à 90 % de la population mondiale est infectée par le papillomavirus. Plus de 100 types de VPH ont été identifiés qui peuvent infecter la peau et les muqueuses et provoquer le développement de modifications caractérisées par des croissances papillomateuses.
Une fois dans l'organisme, l'infection à papillomavirus ne provoque pas toujours le développement de manifestations externes. Ceci n'est facilité que par certains facteurs, notamment :
- carence en vitamines;
- Mauvaises habitudes;
- grossesse;
- endométriose, etc.
De plus, le développement du VPH peut également se produire dans le contexte d’un système immunitaire fonctionnant normalement. Il convient de noter que l’infection se produit par contact direct avec une personne infectée. Les méthodes d'infection les plus courantes sont le contact sexuel avec une personne infectée par le virus du papillome humain ou la transmission des parents à un enfant. De plus, les excroissances cutanées (c’est-à-dire les verrues) sont contagieuses. On sait également que le virus peut pénétrer dans la couche basale de l’épiderme par microtraumatisme.
Il convient de noter que le VPH ne provoque pas toujours des verrues, car celles-ci peuvent apparaître de manière latente (occulte). De plus, l’apparition des tumeurs dépend du sous-type d’infection qui a pénétré dans l’organisme. Les lésions causées par le virus du papillome humain sont morphologiquement diverses, seul un médecin peut donc poser un diagnostic précis.
galerie de photos
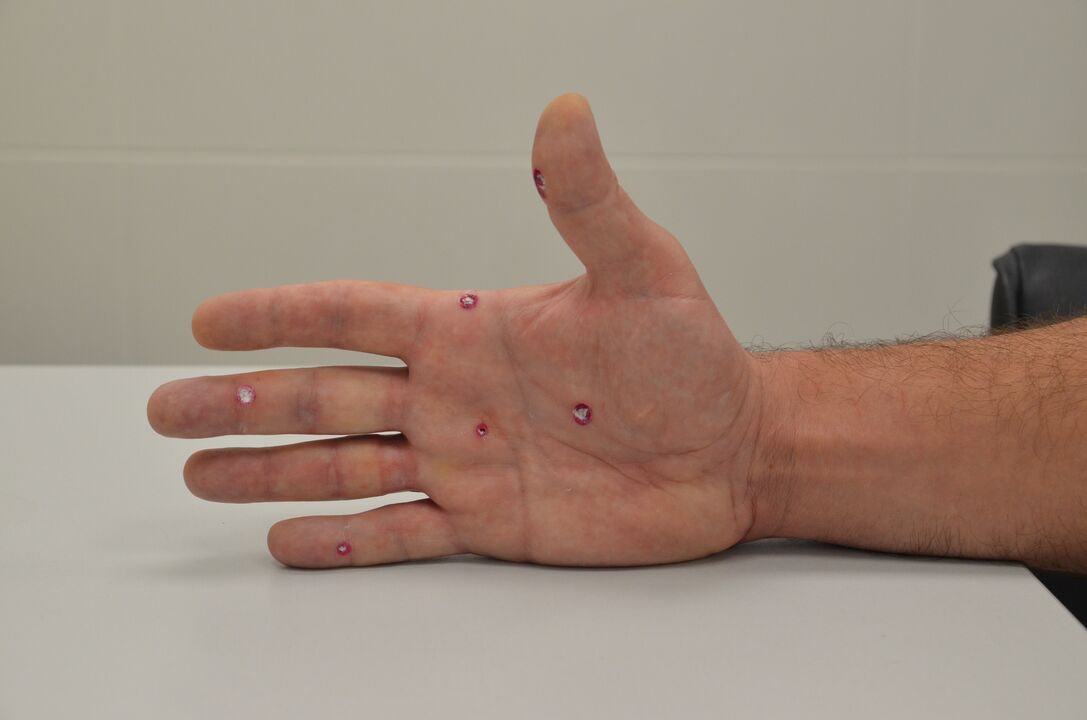
types de verrues
Le virus du papillome humain peut provoquer les formations suivantes :
- Ordinaire ou vulgaire (verrucae vulgares). La forme la plus courante, la plus fréquente chez les enfants d'âge préscolaire (environ 70 % des cas). Ce sont des excroissances avec une surface rugueuse pouvant atteindre plusieurs millimètres. Il peut avoir une couleur jaunâtre ou grisâtre. Au début, leur teinte correspond généralement au teint de la peau, mais les formations commencent ensuite à s'assombrir. Au fil du temps, leur taille peut augmenter, provoquant un grand inconfort pour la personne. De plus, les cas de fissures apparaissant autour de la verrue sont fréquents. Au toucher : rugueux et dense, recouvert d'une peau kératinisée sur le dessus. L'emplacement principal est les doigts, le dos des mains, chez les enfants il y a aussi des excroissances sur les genoux. Souvent, un groupe de plusieurs petites verrues se forme autour d’une verrue commune et, avec le temps, les zones touchées ne font qu’augmenter en taille. En règle générale, les formations ne sont pas douloureuses, mais dans de rares cas, elles peuvent disparaître d'elles-mêmes. Mais la plupart du temps il est nécessaire de les retirer pour éviter les blessures. La cause de l'apparition de verrues de ce type est le VPH de type 1, 2, 4 et 7. L'infection se produit par contact direct avec un patient. Il existe également une série de facteurs prédisposant à l'infection : présence de microtraumatismes cutanés, rasage récent, hyperhidrose, pression excessive sur la peau due aux vêtements ou aux chaussures. Les enfants sont généralement infectés à l’école, à la garderie ou dans la section sportive. Lors de l'identification de néoplasmes de ce type, il est important de poser un diagnostic différencié et d'exclure la présence de tuberculose cutanée verruqueuse, de kératoacanthome et d'autres pathologies.
- Avions ou juvéniles (verrucae planae verrucae juveniles). D'après le nom de ces néoplasmes, il est clair qu'ils apparaissent à l'adolescence ou au début de l'âge adulte. Sa particularité est une légère protubérance à la surface de la peau, une forme ronde et une couleur qui correspond au teint. La kératinisation est généralement absente. La taille des excroissances peut atteindre 5 à 8 mm. Ils peuvent être uniques ou multiples. Situé sur le visage, le cou, le dos des mains. Ils peuvent disparaître spontanément après 1 à 2 ans. Le diagnostic différentiel est posé avec le lichen plan et le molluscum contagiosum.
- Plantaires (verrues plantaires). Une forme courante qui, comme son nom l’indique, apparaît sur la plante des pieds. En règle générale, il s’agit de la zone des métatarsiens, des talons ou de la pointe des orteils, zones qui sont soumises au plus de pression et de friction. Ces excroissances peuvent atteindre de grandes tailles, jusqu'à 2 cm de diamètre. Un frottement excessif peut les faire s'effondrer et provoquer des blessures. Ils ont généralement des bords nets et une surface rugueuse. Sous la peau kératinisée, on voit souvent des points noirs - des capillaires thrombosés. Couleur : jaune ou marron. La cause de l’apparition de telles excroissances est les types HPV 1 et 4. Le processus pathologique peut être superficiel et profond. Dans le second cas, les verrues provoquent une gêne et des douleurs lors de la marche, elles sont donc toujours éliminées. Le diagnostic différentiel est posé avec des callosités et des lésions cutanées fongiques.
- Verrues génitales. Cette forme de néoplasie est l’une des manifestations courantes du VPH dans la région anogénitale. Les condylomes se trouvent sur les organes génitaux ou près de l'anus, parfois au niveau de l'aine, des aisselles, près des glandes mammaires et dans les coins de la bouche. Ils existent en différentes tailles et ressemblent un peu au chou-fleur. Ils sont de couleur chair et peuvent avoir une tige fine ou une large base en forme de nodule. Ces excroissances sont assez « fragiles », elles saignent donc souvent. Sexuellement transmissible. Les facteurs de risque comprennent la présence d'infections sexuellement transmissibles, des changements fréquents de partenaires sexuels, une perturbation de la microflore vaginale normale, une grossesse et divers facteurs internes (par exemple, une carence en vitamines). Une autre caractéristique est l’apparition simultanée de multiples verrues génitales. Chez l'homme, ces formations sont souvent confondues avec un collier papuleux du pénis. Chez la femme, la pathologie peut être confondue avec une micropapillomatose des lèvres.
Il existe d’autres types de verrues moins courantes. La classification des formations prend en compte le type d'HPV qui a provoqué leur apparition, la nature de la germination, la taille et les paramètres externes. Par exemple, A. N. Khlebnikova identifie 8 types cliniques de verrues. Divers chercheurs identifient davantage d'options et les divisent en petits sous-groupes. Les autres types courants de néoplasmes sont les suivants :
- Verrues filiformes. Fines excroissances cornées qui apparaissent sur le visage : près du nez, de la bouche, des yeux. Généralement diagnostiquées chez les patients âgés, elles peuvent avoir une base large ou étroite. Il se blesse très facilement.
- Condylome géant de Buschke-Levenshtein. Il s'agit d'un type distinct de verrues génitales, qui apparaît initialement comme un groupe de papillomes multiples. En règle générale, les excroissances sont situées dans la zone des plis inguinaux ou de la vulve. Au fil du temps, une lésion étendue se forme avec l'inclusion des tissus voisins dans le processus.
- Verrues « de boucher ». C’est l’un des types de verrues vulgaires qui apparaissent chez les personnes qui entrent souvent en contact avec du poisson ou de la viande crue. Ce sont des néoplasmes en forme de chou-fleur, mais de couleur chair.
- Verrues kystiques. Type d'excroissance sur les pieds qui apparaît comme des nodules mous avec des fissures profondes. En cas de blessure, un écoulement de fromage blanc jaunâtre apparaît.
Diagnostic des verrues
Dans la plupart des cas, un examen visuel et une anamnèse suffisent pour poser un diagnostic. Pour confirmer les conclusions et exclure d'autres pathologies, un examen histologique des cellules néoplasiques peut être réalisé.
Si une autre infection est suspectée, le médecin peut prescrire des procédures de diagnostic supplémentaires. Par exemple, un test d'anticorps contre le virus, une tomodensitométrie ou une IRM peuvent être effectués.
Le traitement des verrues dépend dans certains cas de la cause de leur apparition, ou plus précisément du type de papillomavirus humain présent. Pour déterminer la maladie existante, une analyse différenciée des grattages de cellules épithéliales du tractus urogénital est réalisée.
Méthodes de suppression
Le but du traitement est d’éliminer les excroissances pour éviter qu’elles ne se développent et ne se reproduisent. Les méthodes de traitement modernes offrent une efficacité jusqu'à 80 %. Un traitement médicamenteux pour les patients est souvent nécessaire en présence de manifestations génitales du VPH et comprend l'utilisation de médicaments cytotoxiques.
Pour éliminer les manifestations physiques, des méthodes de destruction physiques ou chimiques sont utilisées. Plus de 30 méthodes de traitement différentes sont décrites dans la littérature médicale moderne, il est donc très difficile de parler d'une méthode universelle. Yu. Yu. Stirschneider note que bon nombre des techniques décrites présentent un certain nombre d'inconvénients sérieux (par exemple, élimination incomplète des radicaux, risque de développer des complications per- et postopératoires, formation de divers défauts esthétiques). C'est pourquoi la méthode de traitement est choisie individuellement et seulement après un diagnostic différencié.
Les méthodes de traitement les plus populaires sont les suivantes :
- Cryodestruction. Cette méthode d’élimination des verrues consiste à exposer les zones touchées à l’azote liquide. Une nécrose tissulaire contrôlée se produit, entraînant l'élimination complète de la tumeur existante. La cryodestruction peut être réalisée par application (convient aux verrues jusqu'à 10 mm de diamètre) et par pulvérisation (nécessaire pour les excroissances profondément pénétrées dans les tissus). L'extraction est réalisée en une seule séance, si nécessaire, la procédure est répétée après 1 à 2 semaines. Cette technique est utilisée pour un petit nombre de verrues (en moyenne jusqu'à 4 à 5 éléments) et une petite zone à traiter. L’intervention est généralement indolore et efficace, mais le résultat dépend en grande partie du professionnalisme du médecin.
- Électrocoagulation. Élimination couche par couche de la tumeur grâce à l'action du courant électrique. La technique est considérée comme plus efficace que la cryodestruction, mais elle présente aussi des inconvénients : après retrait, des cicatrices restent souvent sur la peau. Par conséquent, cette méthode n’est pas utilisée dans les cas où un bon résultat esthétique est important. Cependant, grâce au courant électrique, de grandes zones touchées peuvent être éliminées.
- Destruction laser. L’une des méthodes les plus efficaces pour éliminer les verrues est la thérapie au laser. Il s’agit de la méthode privilégiée dans notre clinique Altermed Aesthetics à Saint-Pétersbourg. L'élimination des excroissances se fait couche par couche : sous l'action d'un faisceau laser, les tissus endommagés s'évaporent jusqu'à leur disparition complète. Le temps d'exposition varie de quelques secondes à 2-3 minutes (en fonction de la taille et du nombre de excroissances). La procédure vous permet d'éliminer les verrues, les papillomes et les condylomes sans effets invasifs. Grâce à la coagulation instantanée des tissus sous l'action d'un faisceau laser, le risque d'infection secondaire est éliminé. Le processus de rééducation est donc rapide et simple.
- Thérapie par ondes radio. Cette technique implique l'utilisation d'ondes électromagnétiques d'une certaine fréquence. La procédure est réalisée à l'aide d'un appareil spécial (l'appareil Surgitron est souvent utilisé). Pendant l'exposition, un échauffement des tissus se produit, à la suite duquel les cellules en formation s'évaporent (très similaire à ce qui se produit lors d'une thérapie au laser).
- Produits chimiques. Les patchs salicyliques et les applications de collodion lactique-salicylique ne peuvent pas être considérés comme une méthode de traitement moderne, cependant, dans certains cas, cette technique est encore utilisée. Par exemple, s'il existe des contre-indications pour d'autres procédures. L'élimination chimique est un processus complexe qui nécessite des procédures répétées et une élimination mécanique préalable du tissu affecté.
Il est très difficile de dire sans équivoque quelle méthode est la meilleure pour éliminer les verrues. Lors du choix d'une technique, le médecin prend en compte le type de formations, leur taille, leur nombre et leur emplacement.
Les antécédents médicaux concomitants du patient, la présence de pathologies chroniques et les méthodes précédemment utilisées sont pris en compte. Des études menées avec des méthodes de traitement populaires ont montré que la destruction au laser donne des résultats optimaux (76 %). D'après Yu. Yu. Selon Stirschneider, ces chiffres sont supérieurs à ceux de l'électrocoagulation (56 %) et de la cryodestruction (44 %).
Les complications après l'élimination des verrues sont extrêmement rares. En règle générale, des conséquences sont possibles après avoir essayé de supprimer vous-même les excroissances. Dans ces cas, le patient souffre d’une inflammation, d’une propagation ultérieure du virus à travers la peau ou de la formation d’une cicatrice. Par conséquent, si vous trouvez une verrue ou une formation similaire, n'essayez pas de la cautériser ou de la couper vous-même.























